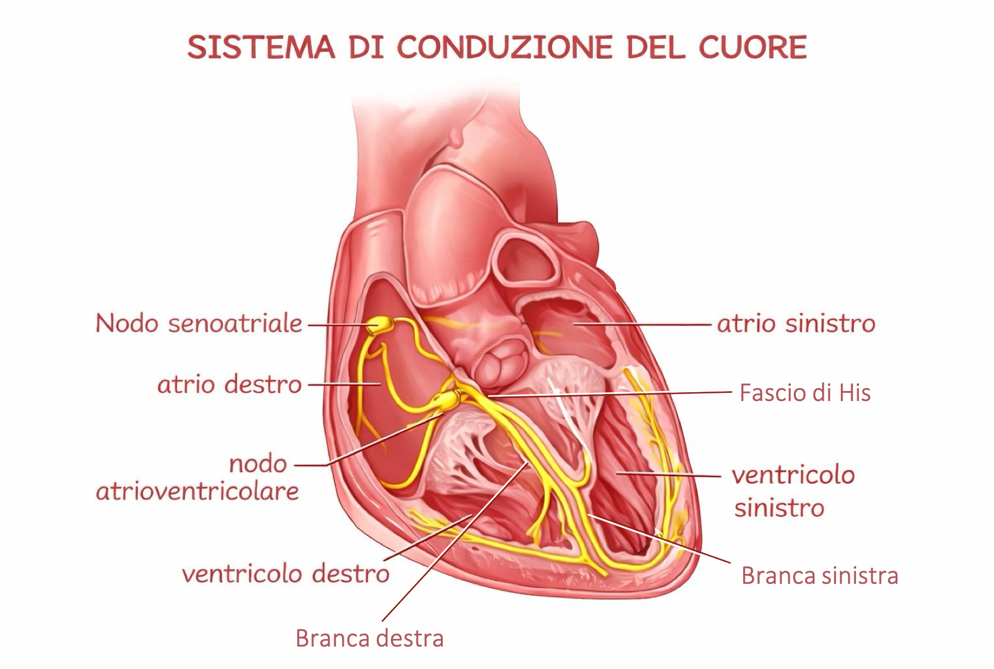
Il cuore è un muscolo in grado di pompare il sangue a tutti i distretti del corpo attraverso la contrazione delle sue fibre. È dotato di un “impianto elettrico” interno che permette di distribuire il “comando” alla contrazione delle fibre muscolari cardiache in modo coerente ed efficiente, attraverso vere e proprie “autostrade elettriche”. Normalmente l’impulso elettrico nasce in alto, negli atri, e passa ai ventricoli attraverso una struttura chiave, il nodo atrio-ventricolare, per poi correre lungo uno “snodo principale” chiamato fascio di His e dividersi in branca destra e branca sinistra, che si occupano di far contrarre rispettivamente il ventricolo destro e il ventricolo sinistro.
Quando il cuore non è più in grado di generare lo stimolo elettrico a una frequenza adeguata o di condurlo correttamente al suo interno, può essere necessario l’impianto di un pacemaker. Si tratta di un noto dispositivo medico che, attraverso appositi elettrodi posizionati all’interno del cuore (elettrocateteri), è in grado di “dare una scossa” a specifiche cellule cardiache negli atri e nei ventricoli, le quali a loro volta conducono lo stimolo elettrico al resto del cuore, permettendo di farlo battere in maniera appropriata.
Ma oggi sappiamo che non conta solo far battere il cuore: conta anche come viene attivato e quanto questa attivazione assomigli a quella naturale. Negli ultimi anni si è infatti affermata la stimolazione del sistema di conduzione (in inglese conduction system pacing, CSP). Si tratta di una modalità di stimolazione che mira ad attivare il cuore seguendo i circuiti elettrici naturali, ripristinando un’attivazione rapida e coordinata delle fibre cardiache e, di conseguenza, una contrazione più efficiente.
Perché i pacemaker classici possono “desincronizzare” il cuore
Per decenni, la soluzione standard è stata stimolare i ventricoli partendo da un elettrocatetere posizionato nel ventricolo destro. Questa strategia funziona bene per risolvere la bradicardia o i blocchi elettrici, ma attiva il cuore — e in particolare il ventricolo sinistro — in modo meno naturale, a causa di una propagazione dello stimolo elettrico più lenta, come se percorresse delle “strade di paese”.
Nel tempo, una stimolazione ventricolare che origina dal pacemaker a livello del ventricolo destro può favorire il peggioramento della funzione di pompa del ventricolo sinistro, lo sviluppo di scompenso cardiaco e l’insorgenza di fibrillazione atriale. Questo quadro è noto come cardiomiopatia da pacemaker: non accade a tutti, ma rappresenta un rischio concreto in una quota di pazienti, soprattutto quando il pacemaker deve stimolare i ventricoli per una percentuale elevata della giornata.
La stimolazione del sistema di conduzione
Una delle risposte a questo problema è stata stimolare “dove il cuore conduce”. La CSP nasce proprio con l’obiettivo di far battere il cuore rispettando il suo cablaggio naturale, così da ottenere una contrazione più coordinata. La tecnica più moderna e che si sta diffondendo più rapidamente è la stimolazione dell’area della branca sinistra (Left Bundle Branch Area Pacing, LBBAP). L’idea è posizionare l’elettrodo in profondità nel setto interventricolare, in modo da intercettare l’area della branca sinistra (o strutture elettriche molto vicine), ottenendo un’attivazione del ventricolo sinistro più rapida e coordinata. In molti casi, questa stimolazione riesce ad attivare il ventricolo sinistro in modo più vicino alla fisiologia rispetto alla stimolazione tradizionale del ventricolo destro.
Non solo pacemaker: un’opzione anche per la “resincronizzazione”
Esiste una terapia nota per alcuni pazienti con scompenso cardiaco e disturbi di conduzione elettrica: la terapia di resincronizzazione cardiaca (Cardiac Resynchronization Therapy, CRT). Questa prevede l’utilizzo di un elettrocatetere aggiuntivo per stimolare entrambi i ventricoli e migliorare la coordinazione della contrazione. Si tratta di una terapia consolidata e utile in molte situazioni. Tuttavia, una parte dei pazienti non ottiene un beneficio completo e, in alcuni casi, la procedura può risultare complessa (per esempio quando non è facile posizionare l’elettrodo in seno coronarico destinato al ventricolo sinistro). In questo contesto, la stimolazione della branca sinistra può offrire una resincronizzazione “più elettrica” e meno “meccanica”, e talvolta una correzione più diretta del difetto di conduzione. Inoltre, rappresenta una possibile alternativa o una strategia di “salvataggio” quando la CRT tradizionale non è fattibile o non funziona come sperato. La ricerca sta definendo, attraverso studi sempre più robusti, quali pazienti traggano il massimo vantaggio dalla LBBAP e in quali scenari essa sia preferibile rispetto alla CRT convenzionale.
Chi può beneficiare della LBBAP
Oggi la stimolazione del sistema di conduzione viene considerata, nei centri con adeguata esperienza, soprattutto in tre gruppi di situazioni:
- Persone che necessitano di frequente stimolazione ventricolare: per esempio chi presenta un blocco di conduzione dagli atri ai ventricoli e avrebbe un pacemaker “attivo” per gran parte della giornata. In questi casi, una stimolazione più fisiologica può aiutare a prevenire nel tempo lo scompenso legato alla dissincronia.
- Pazienti in cui si vuole ridurre il rischio di fibrillazione atriale: in alcuni casi, strategie tradizionali pensate per ridurre la stimolazione del ventricolo possono peggiorare la coordinazione tra atri e ventricoli e favorire la comparsa di fibrillazione atriale. I primi studi suggeriscono che una stimolazione più fisiologica possa ridurne l’insorgenza.
- Pazienti con indicazione a resincronizzazione (CRT) o con pacemaker preesistente che ha causato disfunzione: in alcune situazioni, la stimolazione della branca sinistra può essere alternativa, complementare o rappresentare una strategia di recupero.
Non è la scelta giusta per tutti: la decisione dipende dalla cardiopatia di base, dall’elettrocardiogramma, dalla funzione del cuore, dalle esigenze di stimolazione e dall’esperienza del centro.
Sicurezza: è una procedura affidabile?
Le tecniche di stimolazione del sistema di conduzione sono mini-invasive, analoghe all’impianto di un pacemaker tradizionale, e vengono eseguite in sala di elettrofisiologia da operatori dedicati. Nel LBBAP, l’elettrocatetere viene posizionato nel setto interventricolare più in profondità rispetto a un pacemaker tradizionale: proprio per questo si seguono controlli molto rigorosi durante la procedura per evitare una penetrazione eccessiva. Le complicanze specifiche sono in generale rare e, nei dati disponibili, il profilo di sicurezza è favorevole quando la procedura è effettuata da gruppi esperti.
Conclusioni: un’attivazione più naturale per un cuore più protetto
Il pacemaker tradizionale resta uno strumento fondamentale. Oggi, però, abbiamo una consapevolezza in più: un cuore che si attiva in modo coordinato lavora meglio e più a lungo. La stimolazione del sistema di conduzione punta proprio a mantenere un’attivazione più naturale, a prevenire complicanze nel tempo e, in alcuni pazienti, a offrire nuove possibilità di resincronizzazione.
Nota per i lettori
Se avete un pacemaker o vi è stato proposto un impianto, non significa automaticamente che sia necessaria una stimolazione del sistema di conduzione. Il cardiologo elettrofisiologo valuta caso per caso la strategia migliore, in base alle caratteristiche del vostro cuore e alle necessità cliniche.